Se i Pro-Vax fanno più danni dei No-Vax
Grazie al cielo, i vaccini stanno funzionando. E anche bene. Tanto bene che perfino in Italia, con solo il 30% della popolazione che ha ricevuto la prima dose, cominciamo ad assistere a un significativo calo dei contagi. Le morti, invece, per ora sono scese meno, ma questo in gran parte è fisiologico, perché, sia nel bene che nel male, per ovvie ragioni la loro curva presenta sempre un ritardo di un paio di settimane rispetto a quella del contagio, quindi è lecito essere ottimisti anche a questo proposito (anche se in parte ha pesato pure il ritardo con cui abbiamo provveduto a vaccinare gli anziani, che invece non è affatto fisiologico, bensì scandaloso, ma anche questo, finalmente, più o meno lo stiamo sistemando).
Inoltre, guardando ai dati dei paesi che sono più avanti di noi sembra confermato quello che avevo scritto nell’articolo dell’11 marzo scorso, cioè che per incominciare a vedere un abbattimento davvero drastico dei contagi bisogna arrivare intorno al 35% di prime dosi, traguardo che per fortuna è ormai molto vicino, anche perché nelle ultime settimane, come attesta l’Indice DQP di Ricolfi, il ritmo delle vaccinazioni ha finalmente iniziato a crescere in modo sostenuto.
Se a ciò aggiungiamo l’arrivo del caldo, ormai imminente, sembra lecito supporre che entro fine maggio (come avevo previsto nell’articolo suddetto) la situazione dovrebbe tornare a una parvenza di normalità, anche se per uscirne del tutto ci vorrà ancora qualche mese e soprattutto bisognerà che le nostre autorità stavolta usino l’estate per finire di mettere in sicurezza il paese anziché per scrivere libri autocelebrativi (ogni riferimento a quello pubblicato e poi ritirato in tutta fretta l’anno scorso dal Ministro Speranza non è casuale, ma deliberatamente voluto, anche se il problema non si riduce certo a lui soltanto).
Ciò detto, non bisogna tuttavia dimenticare la “falsa partenza” della campagna vaccinale, che ci è già costata migliaia di morti e che rischia di causare danni economici incalcolabili, perché altri paesi sono già tornati o stanno tornando alla normalità, sicché già godono e per diversi mesi per mesi ancora godranno di un vantaggio enorme su chi, come noi, è ancora in mezzo al guado. Ed è giusto ricordare che di tale ritardo e dei gravissimi danni che provocherà è responsabile innanzitutto il governo Conte, insieme alle autorità della UE, che purtroppo di autorità hanno dimostrato di averne ben poca.
A tal proposito, la cosa più preoccupante è che ciò non sembra dipendere tanto dalle persone che ci rappresentano, ma piuttosto dal fatto che nel mondo reale esse di fatto non ci rappresentano, perché nella percezione che se ne ha dall’esterno la UE è sostanzialmente una non-entità, a cui si può fare qualsiasi sgarbo rischiando poco o nulla (anche la famosa vicenda della “sedia negata” dovrebbe indurci alla riflessione più che all’indignazione: perché Erdogan è certamente un volgare dittatore e un becero maschilista, ma altrettanto certamente la Von Der Layen non era la prima donna che riceveva, però è stata la prima a cui ha deciso di fare uno scherzo del genere; e forse sarebbe il caso di cominciare a chiederci il perché).
Tuttavia, proprio considerando che la situazione è già abbastanza complicata di suo, non si sentiva davvero il bisogno di altri problemi. Per questo non si può tacere sulle responsabilità di chi, sia pure involontariamente, ha contribuito a peggiorarla ulteriormente, provocando ritardi supplementari nella già troppo lenta campagna vaccinale italiana ed europea.
Sto parlando anzitutto, ovviamente, dei No-Vax, che in questi mesi stanno dando il peggio di sé, dopo che con le loro folli teorie, diffuse soprattutto “grazie” a Internet, negli ultimi anni erano già riusciti a convincere una fetta non trascurabile della popolazione mondiale (e quindi anche italiana) a guardare con sospetto o addirittura a rifiutare uno degli strumenti più efficaci mai prodotti dalla scienza umana, ovvero i vaccini. Ma sto parlando anche – e ciò è assai meno ovvio, ma purtroppo non meno vero – di molti che di per sé ai vaccini sono favorevoli, ma sui vaccini anti-Covid hanno sollevato perplessità di varia natura, tanto inconsistenti nelle loro motivazioni quanto devastanti nelle loro conseguenze.
Ciò ha infatti contribuito ad allargare il fronte dei contrari ben al di là del tradizionale “bacino di utenza” dei No-Vax “duri e puri”, rendendo scettiche o quantomeno dubbiose moltissime persone che perlopiù si fidano dei vaccini in generale, ma non di “questi” vaccini (quelli che il generale Figliuolo ha definito, ironicamente ma esattamente, “Ni-Vax”). E questo rischia seriamente di metterci di fronte alla “scelta impossibile” tra due alternative ugualmente gravide di conseguenze disastrose: rinunciare a raggiungere l’immunità di gregge o rendere obbligatoria la vaccinazione per tutti.
Un primo tipo di perplessità è nato a causa della grande rapidità con cui i vaccini sono stati creati e testati, benché i principali, che stiamo usando attualmente, fossero molto innovativi e alcuni (i famosi vaccini a RNA di Pfizer/Biontech e Moderna) addirittura di concezione completamente nuova. Tuttavia, benché a prima vista, almeno all’inizio, qualche dubbio potesse sembrare giustificato, in realtà nessuno dei rischi paventati era scientificamente fondato (e infatti nessuno si è concretizzato), come ho cercato di spiegare nell’articolo del 7 gennaio 2021, scritto in collaborazione con il mio amico e collega biologo Alberto Vianelli.
Quanto alla presunta eccessiva rapidità delle verifiche fatte dall’EMA, che qualcuno riteneva (senza peraltro essere in grado di esibire prova alcuna di ciò) frutto di pressioni politiche e/o di interessi economici, anche qui i dubbi erano del tutto infondati, dato che per tutti i vaccini sono state completate le prime tre fasi previste dal protocollo standard, che sono le più importanti, dato che riguardano l’efficacia e la sicurezza. Il vero motivo per cui tutto è stato molto più veloce rispetto al solito è semplicemente che questa volta abbiamo investito molto di più sulla ricerca.
Semmai, se proprio vogliamo trovare qualcosa da criticare, dovremmo piuttosto prendercela con l’eccesso di precauzione usato con il vaccino della Johnson & Johnson, che si poteva adottare con un provvedimento d’urgenza, senza richiedere anche l’approvazione dell’EMA, che non si capisce cosa potesse mai aggiungere a quella delle autorità sanitarie degli Stati Uniti, che di certo non sono meno competenti e affidabili delle nostre. E anche la resistenza allo Sputnik russo sembra difficile da giustificare, visto che con esso San Marino ha già praticamente azzerato i contagi e le morti con appena il 63% di prime dosi somministrate: e poiché la popolazione è di circa 34.000 persone, stiamo parlando di una “sperimentazione” svolta su un campione assolutamente adeguato e per di più nel mondo reale, il che la rende più significativa di qualsiasi test di laboratorio.
L’unica procedura in qualche modo “straordinaria” (peraltro ampiamente giustificata dalla situazione straordinaria in cui ci troviamo) che è stata realmente adottata riguarda la quarta fase, relativa alla verifica della durata della protezione vaccinale e la ricerca di effetti avversi molto rari. Peraltro, per ovvie ragioni, tale fase almeno in parte avviene sempre “sul campo” e inoltre in questo caso poteva essere eseguita nel modo tradizionale solo ritardando di anni la distribuzione dei vaccini, il che sarebbe stato come buttarli nella spazzatura, perché è ora che ci servono. Inoltre, quanto più rapidamente si concluderà la campagna vaccinale, tanto più probabile sarà che il tempo di copertura garantito dai vaccini sia sufficiente, anche qualora si rivelasse abbastanza breve (cosa che peraltro, almeno fino a prova contraria, non c’è ragione di supporre, dato che in genere i vaccini fin qui prodotti per altre malattie immunizzano almeno per qualche anno).
La cosa più paradossale, comunque, è che se la protezione garantita dagli attuali vaccini fosse realmente breve, l’unica cosa ragionevole da fare sarebbe accelerare la campagna vaccinale e non frenarla richiedendo ulteriori controlli, che risulterebbero non solo inutili, ma addirittura controproducenti. Infatti, questi vaccini sono gli unici che abbiamo e anche se si scoprisse che l’immunità che garantiscono è breve non ci sarebbe comunque modo di aumentarla, sicché l’unica cosa che possiamo fare è ridurre al massimo il tempo per cui è necessario che ci proteggano, cercando di raggiungere l’immunità di gregge il più presto possibile. Di conseguenza, la posizione di chi chiede ulteriori controlli è sbagliata se è sbagliata (perché in tal caso non ci sarebbe nessun problema da risolvere) ed è doppiamente sbagliata se è giusta (perché in tal caso il problema ci sarebbe, ma ulteriori controlli lo aggraverebbero anziché risolverlo).
Un secondo tipo di dubbi riguarda invece l’efficacia dei vaccini. Ora, a parte quelle puramente aprioristiche basate sulla velocità del processo, di cui ho appena parlato, le altre perplessità di questo tipo si basavano (e tuttora si basano, nella misura in cui tuttora persistono) quasi esclusivamente su un famoso articolo di Peter Doshi, indubbiamente un luminare del campo, che aveva suscitato molto scalpore, affermando che i risultati delle sperimentazioni portavano a concludere che la loro efficacia reale poteva essere tra il 19% e il 29% invece del 95% dichiarato.
In realtà, però, leggendo attentamente l’articolo si nota subito che l’intera analisi di Doshi si basa sull’assurdo presupposto di calcolare come contagi da Covid tutti i casi “sospetti” verificatisi nel gruppo dei vaccinati anziché solo i casi successivamente “confermati”, sostenendo, contro ogni logica, che ciò sarebbe «clinicamente più significativo».
Inoltre, pochi giorni dopo Marco Cavaleri dell’EMA gli aveva risposto in modo molto preciso con un’intervista, che personalmente ho trovato subito molto convincente, smontando punto per punto le sue tesi, che sono poi state ulteriormente messe in crisi dai dati sull’uso reale dei vaccini, soprattutto quelli della Gran Bretagna. Nel Regno Unito, infatti, il premier Boris Johnson ha scelto di immunizzare il maggior numero di persone possibile nel minor tempo possibile, usando perciò quasi tutti i vaccini disponibili per le prime dosi e limitando al minimo indispensabile i richiami, scommettendo, contro il parere di molti scienziati, sul fatto che già le prime dosi garantissero un’immunità sufficientemente robusta, come è di fatto avvenuto.
Ma oltre alle statistiche sull’andamento dell’epidemia stanno iniziando a uscire anche i primi studi scientifici, che finora hanno sempre confermato l’elevata efficacia dei vaccini anti-Covid. In particolare, il 14 maggio sonno stati annunciati i risultati della prima ricerca sull’efficacia dei vaccini in Italia. L’articolo deve ancora uscire, ma i risultati sono stati sintetizzati in un’intervista a Quotidiano Sanità dal professsor Lamberto Manzoli, dell’Università di Ferrara, che ha diretto il gruppo di ricerca e confermano per tutti i vaccini usati un’efficacia, anche rispetto alle varianti, di circa il 95% nel prevenire il contagio e del 99% nel prevenire lo sviluppo di sintomi gravi.
Molto interessante è il fatto che il tanto bistrattato AstraZeneca è risultato il migliore di tutti, con un’efficacia che sfiora addirittura il 100% già con la prima dose. Anche Moderna ha un’efficacia vicina a quella massima già dopo la prima dose, mentre Pfizer, in genere ritenuto il migliore, dopo la prima dose arriva “solo” al 70% (che comunque non è male). Questo spiega in parte anche il successo del “metodo inglese”, dato che in Gran Bretagna si è usato moltissimo AstraZeneca (certo anche perché di produzione inglese, essendo stato progettato dalla Oxford University).
Risultati molto simili sono stati ottenuti anche dallo studio, pubblicato l’8 maggio, sull’efficacia del vaccino Pfizer in Qatar (Qatar National Study Group for COVID-19 Vaccination, Effectiveness of the BNT162b2 Covid-19 Vaccine against the B.1.1.7 and B.1.351 Variants, DOI: 10.1056/NEJMc2104974), che conferma un’efficacia vicina al 95% anche rispetto alle varianti, benché con alcune di esse la capacità di impedire del tutto la replicazione del virus nell’organismo e non solo l’insorgere di sintomi gravi risulti inferiore, ma comunque sempre elevata (nel caso peggiore, oltre il 70%).
Un altro argomento che fino a qualche tempo fa era molto di moda addurre (lo ha fatto perfino Crisanti, per sostenere la maggiore efficacia del suo metodo dei tamponi di massa rispetto ai vaccini, il che mi è veramente dispiaciuto, data la stima che ho per lui, essendo uno dei pochissimi che ha davvero fatto cose buone per l’Italia) era il caso apparentemente anomalo del Cile, che ancora a inizio aprile non riusciva a far calare i contagi nonostante avesse già vaccinato oltre il 50% della sua popolazione.
Quello che si dimenticava, però, è che, avendo il Cile adottato un approccio molto “ortodosso” e avendo quindi fatto un elevato numero di richiami, la percentuale di prime dosi era in realtà solo del 30%, cioè non ancora sufficiente a produrre effetti significativi. Inoltre, in Cile si era fatto un uso massiccio del vaccino cinese Sinovac, che, per ammissione delle stesse autorità di Pechino, non è molto efficace.
E infatti, col progredire del numero di prime dosi somministrate (attualmente circa il 46%) e l’arrivo di vaccini più efficaci, anche in Cile le cose hanno iniziato a migliorare, benché un po’ più lentamente che negli altri paesi con percentuali simili, verosimilmente perché pesa ancora il gran numero di persone poco protette dallo scadente vaccino cinese. In ogni caso, il picco dei contagi è stato raggiunto ormai da oltre un mese (il 9 aprile, con 9151) e da allora la media è scesa di circa il 25% (da circa 7000 casi al giorno a metà aprile a circa 5300 a metà maggio), mentre per i morti, il picco è stato il 15 aprile con 218 e la media è scesa dai 120 di allora ai 92 attuali, anche qui con un calo di circa il 25%. Dunque, anche il Cile si può ormai considerare “normalizzato” e non rappresenta più un’obiezione valida.
Un’altra obiezione è che i vaccini anti-Covid servirebbero solo a impedire l’insorgere di sintomi gravi, ma non sarebbero sterilizzanti, cioè non impedirebbero la diffusione del virus nell’organismo.
Ora, a tale riguardo bisogna anzitutto aver chiaro che nessun vaccino (e, in generale, nessuna medicina) è in grado di impedire a un virus o a un qualsiasi altro agente patogeno di entrare nel nostro organismo: l’unico modo di ottenere questo risultato sarebbe infilarsi uno scafandro a tenuta stagna (come infatti fanno i medici quando devono intervenire in situazioni ad elevato rischio di contaminazione).
Inoltre, la differenza tra vaccini sterilizzanti e non sterilizzanti non dipende per nulla dal fatto che certi vaccini bloccherebbero solo lo sviluppo dei sintomi, ma non la replicazione del virus. Qualsiasi vaccino, infatti, ha un solo modo di impedire lo sviluppo dei sintomi, cioè, per l’appunto, bloccare (anche se con metodi diversi) la replicazione del virus, giacché i sintomi appaiono proprio quando il virus si replica oltre un certo limite (anzi, ad essere precisi il vaccino di per sé non “blocca” proprio un bel niente: a farlo è il sistema immunitario, ovviamente stimolato dal vaccino). Quindi, a rigore, tutte le persone vaccinate in cui il virus riesce ad entrare sono teoricamente contagiose, perché portano il virus nel proprio organismo per qualche tempo.
La differenza sta nell’efficienza con cui la replicazione del virus viene bloccata o addirittura completamente impedita e con essa lo sviluppo dei sintomi, sicché la persona vaccinata ha una probabilità bassissima o addirittura nulla di contagiarne altre. Se invece la replicazione del virus viene bloccata meno efficacemente, allora la malattia si svilupperà in forma asintomatica, mentre se la risposta immunitaria sarà ancor più debole si svilupperà la malattia vera e propria, con sintomi conclamati: in entrambi questi casi (quindi non solo quando ci si ammala gravemente, ma anche quando si resta asintomatici) la persona vaccinata può contagiarne altre anche realmente e non solo teoricamente. Ciò però non dipende solo dal vaccino in sé e dal metodo che utilizza, ma anche dalla risposta dell’organismo, che è diversa per ogni singolo essere umano, per cui anche con il miglior vaccino possibile ci sarà sempre una certa percentuale di persone che non sviluppano una resistenza sufficiente e si ammalano lo stesso: è per questo che l’efficacia non è mai del 100%.
Ciò significa anzitutto che la differenza tra vaccini sterilizzanti e non sterilizzanti è solo una differenza di grado, perché tutti i vaccini dotati di una qualche efficacia sono in certa misura sterilizzanti, mentre nessuno lo è completamente. In secondo luogo, pur non essendoci una corrispondenza esatta tra i due aspetti (altrimenti la distinzione non avrebbe senso), è difficile che un vaccino poco sterilizzante abbia un’efficacia molto alta, perché se il virus si replica troppo nell’organismo causerà inevitabilmente dei sintomi. Di conseguenza, per sostenere che i vaccini anti-Covid non sono abbastanza sterilizzanti bisogna o disporre di evidenze molto solide (che però finora nessuno ha prodotto) oppure essere convinti che in realtà il vaccino non abbia neanche un’alta efficacia, come per l’appunto credono in genere i sostenitori di questa tesi, il che però, come già detto, non sembra giustificato dai fatti.
Almeno finora, infatti, ovunque questi vaccini sono stati impiegati sia i contagi che i morti sono sempre calati molto rapidamente, fin dalla somministrazione della sola prima dose ad appena un terzo della popolazione: un dato impressionante, che non solo appare incompatibile con l’ipotesi della bassa efficacia e della scarsa sterilizzazione, ma sembrerebbe anzi indicare una capacità altissima di prevenire non solo la malattia, ma anche il contagio, forse perfino superiore a quanto ipotizzato dalle stesse case farmaceutiche, il che, peraltro, non mi sembra così strano. Anzitutto, infatti, le case farmaceutiche non sono certo enti di beneficenza, ma neanche delle associazioni a delinquere che vogliono solo far soldi sulla pelle dei malati, come oggi è di moda pensare (salvo quando entriamo in farmacia perché ci serve un medicinale). Inoltre, avendo addosso gli occhi di tutto il mondo, gli stessi interessi economici spingono semmai verso un eccesso di prudenza, piuttosto che verso un eccesso di ottimismo.
Un’ulteriore obiezione è quella di chi dice che i vaccini vanno sì fatti, ma solo dopo avere abbattuto con altri mezzi il numero dei contagi, altrimenti c’è il rischio che si sviluppino varianti resistenti ai vaccini stessi.
Tuttavia, come già da molto tempo è stato dimostrato in maniera inequivocabile, le mutazioni nei virus e nei batteri nascono tutte in modo casuale. Di conseguenza, i vaccini non possono causare una mutazione resistente, ma solo selezionarla dopo che si sia prodotta, il che avviene perché i vaccini fanno fuori tutti gli altri ceppi, finché resterà in circolazione solo quello resistente, che, se non si troverà rapidamente un nuovo vaccino capace di fermarlo, si espanderà fino a contagiare tutta la popolazione, compresa quella già vaccinata, dato che non è sensibile all’azione dei vaccini esistenti. Ciò può dare l’impressione che vaccinare a epidemia in corso sia più rischioso, ma in realtà si tratta di una pura illusione ottica: una volta prodottasi, infatti, la variante resistente verrà comunque selezionata dai vaccini non appena si comincerà ad usarli e a quel punto si diffonderà comunque a tutta la popolazione, indipendentemente dal numero di contagi e quindi dal momento in cui si è cominciato a usare i vaccini.
Dunque, l’unico vero rischio, che dobbiamo assolutamente cercare di evitare (perché, se si verifica, indipendentemente dal come e dal quando, siamo comunque fregati), è la nascita della mutazione resistente. E poiché le mutazioni dei virus si producono completamente a caso, ne segue che la probabilità della nascita di una variante resistente dipende esclusivamente da un fattore, ovvero il numero di “tentativi” che il virus ha a disposizione, il che a sua volta dipende dal numero di particelle virali in circolazione, giacché quante più ce ne saranno, tante più mutazioni si produrranno e tanto più alta sarà, di conseguenza, la probabilità che, per puro caso, una di queste sia resistente ai vaccini.
Ciò significa che l’unico modo che abbiamo (e sottolineo l’unico) di ridurre il più possibile la probabilità che nasca una variante resistente è ridurre il più possibile e nel più breve tempo possibile il numero delle persone contagiate. Ed è chiaro che per conseguire tale obiettivo dobbiamo usare fin dall’inizio tutti i mezzi che abbiamo, compresi ovviamente i vaccini. Se infatti non li usiamo, per quanto velocemente possa scendere il numero dei contagiati, scenderà comunque più lentamente che usandoli, giacché è evidente che l’efficacia di A+B è superiore a quella di A da solo, salvo che B sia del tutto inefficace, il che non è certo il caso dei vaccini anti-Covid, la cui efficacia nemmeno i critici più severi ritengono pari a zero. Di conseguenza, non usandoli anche la probabilità che si generi una variante resistente sarà comunque maggiore che usandoli.
Si badi che con questo non sto dicendo che non possa prodursi una variante resistente anche usando i vaccini fin dall’inizio: trattandosi di un evento casuale, infatti, evitarlo non dipende solo da noi, ma anche dalla fortuna. Tuttavia, qualora ciò dovesse accadere, non vorrebbe dire che se non avessimo usato i vaccini la variante resistente non si sarebbe prodotta, bensì, esattamente al contrario, che non solo si sarebbe prodotta lo stesso, ma probabilmente si sarebbe prodotta in un maggior numero di persone, avendo avuto a disposizione un maggior numero di individui infetti e quindi un maggior numero di “tentativi”.
Una chiara riprova di ciò è data dal fatto che tutte le varianti attualmente più diffuse (per fortuna non resistenti ai vaccini) si sono generate prima che iniziasse la campagna vaccinale, quando il contagio era molto esteso e quindi il virus aveva a disposizione moltissimi “tentativi” per produrre una più efficiente versione di sé stesso. Al contrario, nessuna variante di rilievo si è finora prodotta in paesi che sono già molto avanti con le vaccinazioni e in cui perciò il numero di contagi è drasticamente diminuito. Non fa eccezione nemmeno quella indiana, sorta quando la campagna vaccinale in India era sì iniziata, ma aveva toccato solo una minima parte della popolazione.
Riassumendo, dunque, il vero (e gravissimo) errore che abbiamo commesso in Occidente e in particolare in Italia non è stato affatto avere cominciato a usare i vaccini prima di avere diminuito i contagi con altri mezzi, ma, esattamente all’opposto, non avere diminuito al più presto e il più possibile i contagi usando anche tutti gli altri mezzi disponibili. Non però al posto dei vaccini, bensì insieme ad essi, come per esempio ha fatto l’Inghilterra, che, non a caso, è il paese che finora ha ottenuto i migliori risultati e che ha affiancato ai vaccini misure restrittive molto più rigide delle nostre (ma che in compenso, proprio per questo, sono finite molto prima) nonché un uso massiccio di vitamina D3.
Ciò che tuttavia rende particolarmente grave, nonché particolarmente scandalosa, la situazione italiana (anche se purtroppo era ampiamente prevedibile: e infatti Ricolfi l’aveva detto subito, ma nessuno l’ha ascoltato) è che da noi i vaccini sono stati usati come scusa per non far nulla (o meglio, per continuare a non far nulla), senza capire (o senza voler capire) che i danni causati dal ritardato ritorno alla normalità non avrebbero costituito solo una piccola “coda” di quelli già subiti, ma sarebbero stati enormi a tutti i livelli, sia in termini di morti che di soldi. E la miglior prova di ciò è che alla fine siamo stati costretti a riaprire in condizioni ancora piuttosto rischiose, semplicemente perché il paese non ce la faceva più ad andare avanti così.
È quindi vero, come ha scritto Ricolfi, che a questo punto gli “aperturisti” hanno paradossalmente ragione in pratica pur avendo torto in teoria. Il problema è che “a questo punto” non ci dovevamo arrivare: e di ciò sono responsabili tutti, sia i “chiusuristi” (che hanno ostinatamente reiterato misure palesemente inefficaci) sia gli “aperturisti” (che non hanno mai saputo indicare alternative migliori), anche se i primi lo sono in misura maggiore, dato che sono stati al governo fin dall’inizio dell’epidemia e non solo da qualche mese.
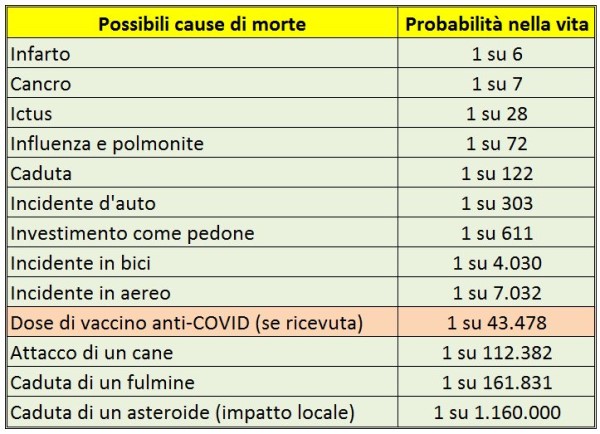
Comunque, non c’è dubbio che le perplessità che hanno prodotto i maggiori danni sono state quelle relative ad AstraZeneca, che sono tanto più imperdonabili in quanto le loro conseguenze erano facilmente prevedibili, mentre le loro giustificazioni erano risibili. Infatti, di fronte a 25 (possibili) morti su oltre 20 milioni di vaccinazioni l’unica risposta sensata era un bel “chi se ne frega”, non per insensibilità, ma perché nessuna persona sana di mente si preoccupa di un evento che ha una probabilità di verificarsi di uno su un milione, ovvero circa la stessa che abbiamo di vincere la Lotteria di Capodanno. Giusto per avere un termine di paragone, in Italia la probabilità di morire in un incidente automobilistico nel corso di quest’anno è di 1 su 18.000, ovvero 55 volte maggiore, mentre nel corso dell’intera vita è di circa 1 su 250, cioè addirittura 4000 volte maggiore, eppure non mi risulta che qualcuno la ritenga una buona ragione per non usare l’auto.
Chi ha richiesto la sospensione temporanea di AstraZeneca in attesa di ulteriori controlli in genere l’ha giustificata dicendo che questo sarebbe stato un segno in più dell’estrema attenzione con cui la UE stava controllando i vaccini, il che in teoria era anche vero. Tuttavia, era del tutto evidente che nella percezione della gente (che in questo caso è l’unica che conta) avrebbe assunto il significato diametralmente opposto, come infatti è puntualmente accaduto, tanto più che tali controlli nel brevissimo tempo concesso (pochi giorni) non potevano dare (e infatti non hanno dato) risultati certi.
È paradossale che la più convinta promotrice di questa sciagurata decisione sia stata Angela Merkel, che negli ultimi mesi sembra vittima di un autentico cupio dissolvi, visto che sta sistematicamente demolendo tutti i risultati ottenuti nella prima fase dell’epidemia, che, pur non essendo certo stati straordinari, erano almeno discreti, il che, in un contesto generale catastrofico, non era poco. Ma anche molti scienziati non sono stati da meno. Solo per fare un esempio fra i tanti, la celebre storica della medicina Eugenia Tognotti in uno dei suoi tanti editoriali su La Stampa ha sostenuto che sì, è vero che il rischio di per sé è molto basso, ma il caso dei vaccini è diverso da quello delle altre medicine, perché queste le prende chi sta già male, mentre il vaccino lo fa uno che sta bene, per cui è inaccettabile fargli correre anche il minimo rischio.
Ora, a parte il fatto che il rischio zero nel mondo reale semplicemente non esiste e men che meno in campo medico, per cui è assurdo pretenderlo, la Tognotti evidentemente non ha considerato che attualmente in Italia il rischio di morire di Covid è di circa 1 su 500, cioè 2000 volte maggiore del (presunto) rischio di vaccinarsi con AstraZeneca: quindi, se l’illustre scienziata ritiene tale rischio inaccettabile, secondo logica dovrebbe ritenere 2000 volte più inaccettabile il rischio di non vaccinarsi. Il fatto che la Tognotti non la pensi così spiega meglio di molte altre cose perché siamo al punto in cui siamo: se infatti anche molti scienziati si dimostrano incapaci del più elementare ragionamento logico, come si può pretendere che ne siano capaci i politici, i giornalisti o la gente comune?
In conclusione, dunque, possiamo dire che se un problema c’è stato con la campagna vaccinale in Italia e, più in generale, nella UE, questo non sta nel fatto che è stata troppo affrettata, bensì, esattamente al contrario, che è stata troppo lenta. E a questo rallentamento hanno contribuito molto più le immotivate perplessità di tanti scienziati Pro-Vax in cerca di visibilità mediatica (o che semplicemente hanno perso la bussola) che neanche i deliri dei No-Vax, il che rappresenta un ulteriore, folle tassello da aggiungere al triste mosaico della bancarotta dell’Occidente di fronte al virus.
L’unica cosa di cui potremmo e dovremmo andare giustamente fieri in mezzo a tutto questo disastro è infatti proprio la rapidissima creazione e sperimentazione dei vaccini, che dimostra cosa può fare la ricerca scientifica quando viene adeguatamente finanziata, soprattutto in Occidente: e lo dice uno che da oltre un anno non fa che elogiare sperticatamente i paesi orientali. Tuttavia, se questi hanno dimostrato un’efficienza e, prima ancora, un senso della realtà incomparabilmente superiori quanto alla gestione dell’epidemia, è un fatto che quando si è trattato di creare qualcosa di davvero nuovo hanno dimostrato che la loro creatività è ancora inferiore alla nostra, visto che tutti i vaccini più efficaci e più innovativi sono stati prodotti in paesi occidentali: Stati Uniti (Pfizer/Biontech, Moderna, Johnson & Johnson), Germania (Pfizer/Biontech), Inghilterra, Svezia e Italia (AstraZeneca).
Quindi, anziché continuare nella nostra follia autodistruttiva, dovremmo cominciare a pensare a valorizzare le nostre migliori risorse, cioè l’università e la ricerca, a cominciare dal Recovery Plan. Per esempio, rispetto ai problemi ecologici, che saranno il prossimo grande scoglio da affrontare, sarebbe bene piantarla con la scellerata politica di spendere cifre folli in sussidi statali a supporto di tecnologie non ancora abbastanza efficienti, come quelle delle attuali energie rinnovabili (e che lo siano è provato dal fatto stesso che abbiano bisogno di sussidi statali, dato che una tecnologia efficiente si diffonde perché è efficiente e non perché lo Stato ci paga per usarla), per dirottarli invece, per l’appunto, verso l’università e la ricerca.
Se lo faremo, in breve tempo avremo le tecnologie adeguate a risolvere non solo i nostri attuali problemi, ma anche molti altri che si presenteranno in futuro, proprio come i nuovi vaccini a RNA non risolveranno solo il problema del Covid, ma apriranno la strada per risolverne molti altri che adesso nemmeno possiamo immaginare. Se invece non lo faremo, andrà a finire come con le misure antivirus, cioè con un completo disastro, con l’ulteriore aggravante che, se si verificasse davvero, stavolta probabilmente ci sarebbe fatale, considerando quanto si sono indebolite le nostre capacità di resistenza, sia individuali che sistemiche. Speriamo che lo capisca almeno Draghi, perché gli altri (tutti gli altri) non mi sembrano averlo affatto chiaro…
Ciò detto, resta però ancora una domanda, che è poi la solita che ci tocca farci ogni volta che parliamo di questa sciagurata vicenda: come è possibile che non solo i politici, ma anche molti scienziati, illustri e meno illustri (anche se per fortuna non tutti), abbiano avanzato obiezioni al tempo stesso così poco fondate e così tanto dannose? E, ancora una volta, molto probabilmente la verità è che non c’è una risposta univoca, ma piuttosto un insieme di fattori, che poi sono sempre più o meno i soliti: mania di protagonismo, voglia di compiacere il pubblico, tendenza a uscire dal proprio ambito di competenza, rivalità personali, desiderio di enfatizzare i meriti delle proprie proposte denigrando quelle altrui, sudditanza psicologica verso il “pandemically correct”, rifiuto di riconoscere i propri errori e via dicendo.
Mi sembra tuttavia che ci sia anche un altro fattore, che in realtà è presente da tempo nella nostra società, ma in questo caso specifico tende a emergere con maggiore evidenza: si tratta della pretesa di abolire il rischio dalla vita (e non solo di contenerlo entro limiti ragionevoli), che da molto tempo ritengo essere il vero “peccato originale” della modernità (cfr. Paolo Musso, La scienza e l’idea di ragione, Mimesis 2011, anche se consiglio di far riferimento alla 2a edizione ampliata del 2019). Alcuni ulteriori elementi che confermano questa tesi con riferimento specifico alla campagna vaccinale si possono trovare nella lettera del Dottor Paolo De Bonfioli Cavalcabo appena pubblicata su questo sito, che ho trovato interessantissima.
Cercherò di tornare su ciò in modo più sistematico e dettagliato quanto prima. Infatti, riflettere su come una pretesa così palesemente irragionevole abbia potuto diventare addirittura il principio guida di un’intera civiltà ci aiuterà a capire meglio anche qual è la radice ultima della disastrosa gestione del virus in Occidente e qual è il punto da cui dobbiamo ripartire se vogliamo evitare che una cosa simile possa ripetersi di fronte a qualche altra futura emergenza, il che molto probabilmente causerebbe il definitivo collasso del mondo come lo conosciamo (ammesso e non concesso che non accada già stavolta).
(Ringrazio il mio amico e collega Alberto Vianelli, biologo dell’Università dell’Insubria, per l’utile scambio di idee a proposito di alcuni punti trattati in questo articolo)