I dubbi sull’efficacia dei vaccini anti-Covid e le conseguenze per la campagna vaccinale in Italia
Nel nostro Paese, è da poco partita l’inedita e complessa campagna vaccinale multivaccino (ne sono infatti previsti ben 5 diversi nella prima metà dell’anno), ma essa andrà attentamente monitorata insieme a quelle dei Paesi “pionieri”, e soprattutto governata in maniera “attiva”. Nelle ultime settimane, infatti, all’estero sono stati sollevati alcuni dubbi sull’efficienza dichiarata di alcuni dei vaccini (Pfizer-Biontech e Oxford-Astrazeneca) che costituiscono i “cavalli di battaglia” su cui ha puntato la campagna vaccinale italiana, in particolare per la vaccinazione degli over 70. Qualora tali dubbi si rivelassero fondati, quali sarebbero le conseguenze sul raggiungimento dell’immunità di gregge? Come vedremo, anche in scenari meno pessimistici, il raggiungimento attraverso i vaccini dell’agognata immunità di gregge potrebbe rivelarsi una chimera, indipendentemente dalla disponibilità di dosi e di tempo.
Il 27 dicembre scorso è iniziata simbolicamente la campagna vaccinale europea e dunque anche quella dell’Italia. Secondo il “Piano strategico sulle vaccinazioni”, approvato dal Parlamento lo scorso 2 dicembre, dopo i medici, gli infermieri e gli ospiti delle RSA, saranno vaccinati gli over 80 (circa 4,5 milioni di persone), poi entro l’estate gli under 60 (circa 13,5 milioni di persone), coloro che hanno almeno due patologie croniche, immunodeficienza o fragilità, e così via. Per il momento saranno inoltre totalmente esclusi dalle vaccinazioni gli under 18, per i quali non ci sono state le dovute sperimentazioni e autorizzazioni.
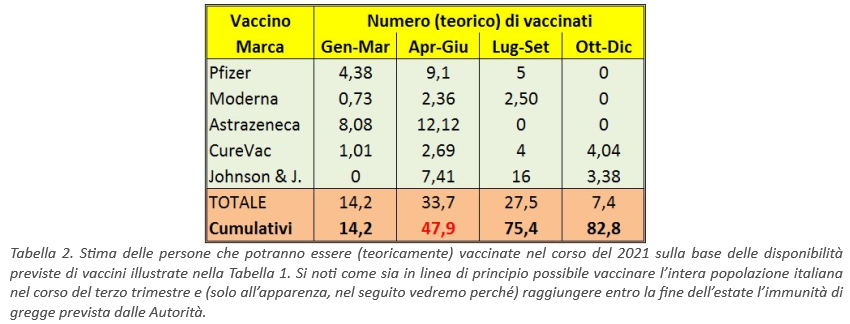
Di qui a giugno, dovrebbero essere inoltre impiegati ben cinque tipi diversi di vaccini: Pfizer-Biontech e Moderna (entrambi a mRNA, e dunque compatibili fra loro), Oxford-Astrazeneca, CureVac e Johnson & Johnson, con diverse quantità di dosi previste (v. Tabella 1) e diversi requisiti per la catena del freddo. L’obiettivo dichiarato della campagna vaccinale italiana è il raggiungimento della ormai famosa “immunità di gregge”. Secondo le dichiarazioni pubbliche degli addetti ai lavori, l’obiettivo dovrebbe essere raggiunto entro la fine dell’estate, e dunque prima del nuovo anno scolastico 2021-2022.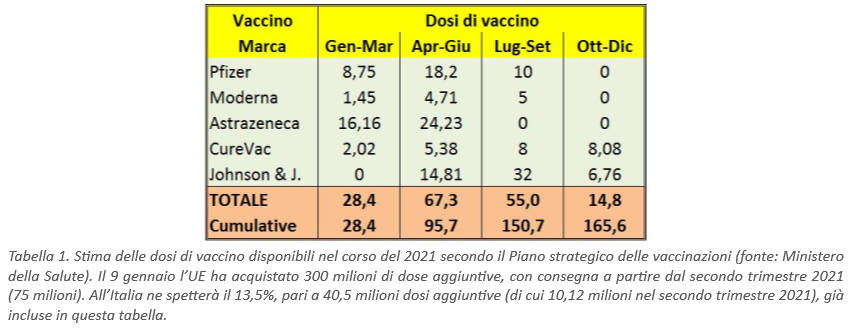
Immunità di gregge: la soglia prevista per il SARS-CoV-2
La “soglia di immunità di gregge” – ovvero la percentuale della popolazione che deve diventare immune a una malattia infettiva in modo che le persone senza immunità abbiano una probabilità bassa, di interagire con una persona infetta e di essere infettate – tipicamente si ottiene quando una larga percentuale della popolazione (che dipende dall’agente patogeno in questione) è resa immune da vaccinazioni e/o infezioni naturali. Tuttavia, anche se l’immunità di gregge viene raggiunta, potrebbe non essere uniforme in tutta la popolazione, quindi potrebbero ancora verificarsi dei focolai epidemici.
Per determinare la soglia di immunità di gregge, i ricercatori devono sapere quanto è contagiosa la malattia, cosa che include la determinazione del numero di persone non immunizzate che una persona infetta può infettare. Gli scienziati hanno stimato quanto sia contagioso il SARS-CoV-2, ma le incertezze su fattori come l’accuratezza di alcuni test diagnostici rendono difficile questo calcolo. Fontanet & Cauchemez (2020) hanno stimato che per la Francia la soglia di immunità di gregge per il SARS-CoV-2 dovrebbe richiedere circa il 67% di immunità della popolazione. Un valore simile è atteso anche per l’Italia, e nel caso del nostro Paese corrisponderebbe a circa 40,4 milioni di persone.
Efficacie dichiarate e tempi “sperati” per l’immunità di gregge
L’efficacia dichiarata dalla Pfizer-Biontech per il proprio vaccino è del 95% a 7 giorni, mentre quella dichiarata da Moderna è del 94,1% a 14 giorni. Per quanto riguarda il vaccino Oxford-Astrazeneca, sebbene questo sia più economico e più facile da distribuire rispetto ai due rivali americani, è stato tormentato dall’incertezza sul suo dosaggio più efficace da quando i dati pubblicati hanno mostrato che una mezza dose seguita da una dose intera ha avuto un tasso di efficacia del 90%, mentre due dosi intere erano efficaci solo al 62%. Infine, sui vaccini Johnson & Johnson e CureVac ancora non si hanno dati ufficiali.
Pertanto, se il vaccino Astrazeneca verrà autorizzato – come è probabile – nella versione con la mezza dose, e anche i vaccini J.& J. e CureVac avessero un’efficacia dichiarata superiore al 90%, ci si potrebbe attendere che, per raggiungere con questi 5 vaccini l’immunità di gregge nella popolazione italiana (che è composta da 60,3 milioni di persone), sia sufficiente vaccinare all’incirca 44 milioni di persone (e non 40,4 milioni!), cosa che dovrebbe avvenire entro la fine del secondo trimestre (v. Tabella 2), come annunciato.
Spesso, però, “il diavolo fa le pentole ma non i coperchi”, come dice il famoso proverbio, ed è legittimo chiedersi se, sulla base delle informazioni disponibili, le cose potrebbero per qualche ragione andare in modo diverso da quanto ottimisticamente ci si aspetterebbe in base ai “proclami” delle Autorità.
I dubbi del prof. Doshi sull’efficacia dei vaccini Pfizer e Moderna
La precedente domanda non è peregrina, in quanto nelle scorse settimane una persona decisamente competente – il prof. Peter Doshi, docente presso la Scuola di Farmacia dell’Università del Maryland (USA), nonché editor associato della prestigiosa rivista The British Medical Journal (BMJ) – ha pubblicato sul BMJ la sua opinione sull’efficacia dei vaccini Pfizer e Moderna, in un articolo dal titolo “Peter Doshi: Pfizer and Moderna’s “95% effective” vaccines—let’s be cautious and first see the full data” (Pfizer e Moderna “95% di efficacia” – dobbiamo essere cauti e prima vediamo i dati completi).
Doshi ha esaminato le pubblicazioni ed i dati forniti alla FDA dalle due aziende, relativi ai due vaccini in questione, evidenziando alcune “stranezze” relative ai dati forniti ed a quelli scartati, le quali farebbero pensare a un’efficacia reale dei vaccini inferiore a quella dichiarata pubblicamente. Nel caso di Pfizer, la sua “lettura” dei dati lo porta a interpretare l’efficacia del vaccino Pfizer del 29% anziché del 95% dichiarato. Inoltre, osserva che entrambi i produttori di vaccini hanno fornito alla FDA informazioni lacunose, lasciando molti dubbi e impedendo di trarre conclusioni quantitative certe sulla loro efficacia.
Il “pasticcio” nella fase di sperimentazione del vaccino Astrazeneca
Le cose, però, non vanno molto meglio neppure per il vaccino Oxford-Astrazeneca. Il fatto che nel piccolo gruppo vaccinato con una prima dose dimezzata il vaccino abbia mostrato un’efficacia del 90% contro il 62% del gruppo vaccinato con una prima dose intera è decisamente controintuitivo. Sono state avanzate varie spiegazioni, più o meno arzigogolate, per giustificare questo strano risultato, ma è evidente che anche qui le dichiarazioni sull’efficacia prevista vanno prese decisamente con le molle.
Da alcuni esperti è stata avanzata l’interessante ipotesi che la maggiore efficacia sia dovuta non alla mezza dose ma al maggior intervallo fra le due dosi: nel piccolo gruppo, molti hanno avuto la seconda dose tardi, fino a 26 settimane più tardi; mentre, in quelli che l’hanno avuta entro 12 settimane, l’efficacia è stata solo del 70%. Dunque, se le due dosi in Italia saranno somministrate in modo ravvicinato – come è possibile – c’è il rischio che anche l’efficacia di questo vaccino si riveli molto più bassa di quanto sperato.
Il numero massimo e minimo di immunizzati raggiungibile in Italia
Per capire quale sia l’impatto sulla campagna vaccinale di un’efficacia reale dei vaccini inferiore a quella su cui il Piano strategico è incardinato, risulta assai utile ragionare, come fanno per l’appunto gli strateghi (ad esempio in ambito militare), per scenari, analizzando dapprima quello migliore possibile e poi quello peggiore possibile: infatti, in questo modo lo scenario che si verificherà nella realtà si collocherà in qualche punto a metà strada fra questi due estremi, rispettivamente, iper-ottimistici e iper-pessimistici.
Ebbene, come scenario migliore possibile (o iper-ottimistico) ho considerato che “il vino sia favoloso come dichiara l’oste”, ovvero ho stimato il numero di immunizzati raggiungibile ipotizzando che l’efficacia dei vari vaccini sia quella dichiarata dalle rispettive case produttrici, e che ho menzionato in precedenza (95% per Pfizer, 94,1% per Moderna, 90% per Astrazeneca). Per gli altri due vaccini di cui non si hanno ancora dati, ho attribuito loro un’efficacia pari a quella migliore dei vaccini della stessa classe.
Infatti, i 5 vaccini che verranno usati (salvo imprevisti) nella prima metà del 2021 si suddividono in due grandi tipologie completamente diverse fra loro: i vaccini a mRNA (Pfizer, Moderna e CureVac) ed i vaccini a vettore virale (Astrazeneca e Johnson & Johnson). Pertanto, al CureVac ho attribuito “sulla carta”, nelle mie semplici simulazioni che fra poco vedremo, un’efficacia del 95%, praticamente come quella di Pfizer e Moderna. Mentre al Johnson & Johnson ho attribuito un’efficacia del 90%, come quella di Astrazeneca.
Invece, per simulare lo scenario peggiore possibile (o iper-pessimistico), ho usato le seguenti efficacie: per i tre vaccini a mRNA, quella stimata da Doshi per Pfizer, ovvero del 29%; per Astrazeneca, quella del 62% ottenuta con la sperimentazione sul gruppo principale e ampio di popolazione e la distanza ravvicinata fra le due dosi; mentre per Johnson & Johnson ho ipotizzato che non si ripeterà il “pasticcio” fatto da Astrazeneca e che quindi avrà un’efficacia del 90%.
Le “sorprese” che saltano fuori calcolando i vari scenari
A questo punto, se si va a vedere cosa salta fuori dalle simulazioni numeriche con queste ipotesi, si scoprono tante cose davvero interessanti. I risultati sono tabulati nella tabella qui sotto, che mostra il numero di immunizzati nei due scenari estremi, per cui avremo il numero massimo (max) possibile di immunizzati semplicemente usando le efficacie massime illustrate prima e il numero minimo possibile (min) di immunizzati usando, analogamente, le efficacie minime appena descritte.
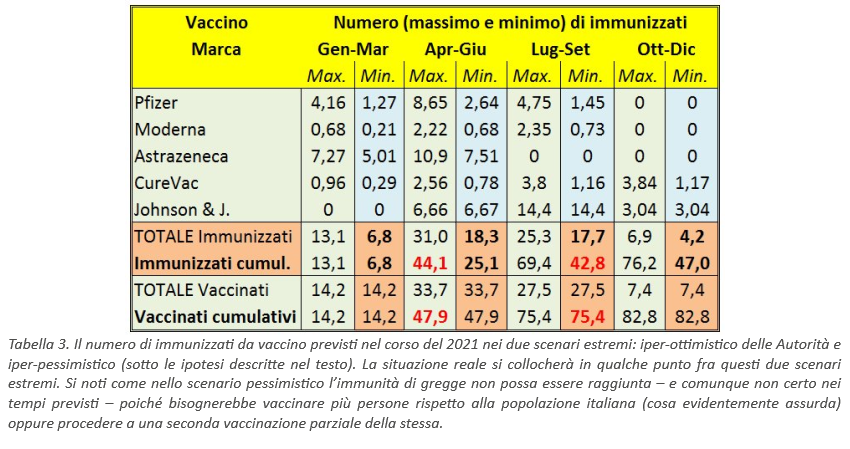 Ebbene, nel caso iper-ottimistico in cui le efficacie reali dei vaccini siano quelle dichiarate dai produttori, per raggiungere i circa 40,4 milioni di immunizzati necessari per avere l’immunità di gregge occorrerebbe vaccinare circa 43,3 milioni di persone. Il risultato sarebbe quindi effettivamente raggiungibile entro la fine di giugno, come previsto dal Piano vaccinale. Tuttavia, considerato che al momento i circa 9 milioni di under 18 non sono vaccinabili (e potrebbero non esserlo a lungo per alcuni vaccini), occorrerebbe vaccinare 43,3 milioni di persone su 51 milioni, ovvero circa l’85% degli over 18, un risultato difficilmente raggiungibile senza imporre – direttamente o indirettamente – l’obbligatorietà del vaccino.
Ebbene, nel caso iper-ottimistico in cui le efficacie reali dei vaccini siano quelle dichiarate dai produttori, per raggiungere i circa 40,4 milioni di immunizzati necessari per avere l’immunità di gregge occorrerebbe vaccinare circa 43,3 milioni di persone. Il risultato sarebbe quindi effettivamente raggiungibile entro la fine di giugno, come previsto dal Piano vaccinale. Tuttavia, considerato che al momento i circa 9 milioni di under 18 non sono vaccinabili (e potrebbero non esserlo a lungo per alcuni vaccini), occorrerebbe vaccinare 43,3 milioni di persone su 51 milioni, ovvero circa l’85% degli over 18, un risultato difficilmente raggiungibile senza imporre – direttamente o indirettamente – l’obbligatorietà del vaccino.
Invece, nel caso iper-pessimistico in cui le efficacie reali dei vaccini siano assai più basse di quelle che vengono implicitamente e ottimisticamente considerate dal Piano strategico vaccinale, per raggiungere i circa 40,4 milioni di immunizzati necessari per avere l’immunità di gregge, occorrerebbe vaccinare… circa 70 milioni di persone (cosa ovviamente impossibile poiché la popolazione italiana è di 60,3 milioni). Pertanto, non si raggiungerebbe affatto l’immunità di gregge via vaccino, a meno che non si ipotizzi, nella seconda metà dell’anno, una seconda vaccinazione (magari con un diverso vaccino) di larga parte della popolazione.
Lo scenario reale si colloca fra i due precedenti: cosa ci insegna?
A questo punto, dovrebbe essere chiara la conseguenza di un’efficacia media reale dei vaccini inferiore a quella dichiarata dai produttori: più questa efficacia è bassa e più la campagna vaccinale si complica, perché diventa più difficile (o, all’estremo, addirittura una chimera, se non tramite gli infetti-guariti o una seconda vaccinazione) raggiungere l’immunità di gregge sperata, ed al tempo stesso i tempi dell’eventuale raggiungimento dell’immunità di gregge si dilatano oltremisura, certamente al di là di quanto il tessuto socio-economico del Paese potrebbe sopportare senza andare incontro ad esiti potenzialmente catastrofici.
In pratica, affinché l’immunità di gregge possa essere ottenuta vaccinando il 100% della popolazione italiana, occorre che l’efficacia reale media dei vaccini sia uguale o superiore alla soglia di immunità di gregge che è necessario raggiungere, e che per l’Italia abbiamo assunto essere del 67%. Ed, in ogni caso, per ottenere questo risultato, non basterebbe procedere come si sta facendo ora: bisognerebbe rendere la vaccinazione in qualche modo – ripeto, diretto o indiretto – coercitiva.
Come detto in precedenza, lo scenario reale si collocherà in qualche punto intermedio fra i due scenari estremi analizzati in dettaglio: il “dove” dipenderà dall’efficacia media reale dei 5 vaccini. E se a qualcuno l’idea che l’efficacia media reale possa essere inferiore all’ottimistico 90-95% sbandierato dalle case produttrici apparisse fantasiosa, mi permetto di ricordare che, nel 2018, uno studio pubblicato nel “Morbidity and Mortality Weekly Report” a cura dei Centres for Disease Control and Prevention (CDC) di Atlanta ha trovato che l’efficacia generale del vaccino antinfluenzale è di appena il 36%!
L’effetto delle varianti “iperveloci” sugli scenari illustrati
Come se non bastasse, tutto quanto fin qui illustrato si basa sull’idea che la soglia di immunità di gregge sia del 67%, come stimato dai francesi e sostanzialmente ipotizzato anche dalle nostre Autorità (in realtà con i vaccini basta “qualcosa” meno del 67%, poiché una piccola parte della popolazione italiana è già venuta a contatto con il virus e dovrebbe essere quindi già immunizzata). Ma la stima del 67% risale a prima della recente comparsa delle varianti “iperveloci” (Inglese, Sudafricana, Brasiliana, etc.), che hanno cambiato completamente le carte sul tavolo da gioco, e non certo in una direzione favorevole.
Infatti, l’immunità di gregge si ottiene quando una persona infetta in una popolazione genera in media meno di un caso secondario, che corrisponde al fatto che il “numero di riproduzione effettiva” R (cioè il numero medio di persone infette da un caso), scende al di sotto di 1 in assenza di altri interventi. Di conseguenza, la soglia dell’immunità di gregge è legata direttamente al numero medio di persone infettate (in assenza di altri interventi) da un soggetto positivo al CoV-SARS-2. E una variante “iperveloce” fa sì che un positivo infetti in media più persone, facendo crescere la soglia di immunità di gregge.
Stimare di quanto aumenti esattamente la soglia di immunità di gregge con le nuove varianti iperveloci va, naturalmente, al di là degli scopi del presente articolo. Tuttavia, sappiamo ad esempio che nel caso del morbillo, in cui ogni “positivo” ne infetta circa 12-18, la soglia da raggiungere per avere l’immunità di gregge è intorno al 94%! Dunque, nell’attuale Piano vaccinale italiano è implicito uno scenario iper-ottimistico che è tale non solo perché prende per scontale le dichiarazioni dei produttori senza avere dati di terze parti, ma anche perché le nuove varianti iperveloci (che si trasmettono all’incirca del 30-40% più rapidamente) lo rendono (quanto meno in parte) superato.
Cosa occorrebbe fare per evitare possibili disastri
Dunque, occorre sperare il meglio ma essere già preparati al peggio. In questi mesi, sono state fatte dalle Autorità preposte certamente alcune cose molto valide (come la “zonizzazione a colori”, che però ora andrebbe a mio avviso estesa capillarmente a livello provinciale o quanto meno alle 6-7 più grandi aree metropolitane) ed altre palesemente errate (si legga in proposito il libro appena uscito di Luca Ricolfi, La notte delle ninfee. Come si malgoverna un’epidemia, edito da La nave di Teseo). Pertanto, non ci si possono permettere altri errori o sottovalutazioni, che impatterebbero sia sul numero di morti sia sull’economia.
Sebbene quanto fin qui esposto sia sufficiente agli “addetti ai lavori” per prendere le necessarie contromisure, cioè per adattare il Piano strategico vaccinale alla realtà dei fatti che sembra essere molto diversa da quella che appariva appena qualche mese fa, mi permetto di fornire un suggerimento peraltro ovvio per chi maneggia abitualmente numeri e grafici, e cioè quello di procedere a un’ottimizzazione in tempo quasi reale del Piano strategico vaccinale. Mi spiegherò ora meglio.
Alcuni Paesi sono più avanti di noi nella campagna vaccinale. In particolare Israele ha già vaccinato il 20% della sua popolazione e sarà relativamente presto il primo Paese vaccinato (con il Pfizer). Pertanto, sarà estremamente importante che l’Istituto Superiore di Sanità (o chi per esso) monitori l’impatto della vaccinazione israeliana sulla popolazione (numero di positivi, di ospedalizzati, di ricoverati in terapia intensiva, morti, etc.) al fine di stimare lo scostamento fra previsione e realtà fattuale, nonché per stimare l’efficacia reale del vaccino Pfizer, su cui l’Italia ha puntato molto specie per gli over 70.
Analogamente, sarà necessario valutare in tempo quasi reale – e non aspettando i report o le pubblicazioni di terze parti – l’efficacia reale degli altri vaccini nei Paesi “pionieri”, cioè più avanti di noi nelle vaccinazioni. Anche dati relativamente grezzi sull’efficacia reale dei vari vaccini potranno essere infatti impiegati per ottimizzare l’efficienza della campagna vaccinale italiana, ed eventualmente decidere di destinare un certo tipo di vaccino a una determinata fascia di popolazione e un altro tipo di vaccino a un’altra fascia.
Infatti, nella realtà accadrà che i 5 vaccini impiegati nei primi due trimestri avranno cinque diverse efficacie (che indicherò, rispettivamente, con A, B, C, D ed E, dove A è quella più elevata ed E quella più bassa, potenzialmente parecchio più bassa di A). Certamente non vorremmo che gli over 70 venissero vaccinati con il vaccino che ha l’efficacia E o comunque con un vaccino diverso dai due che hanno l’efficacia più alta. Per ottenere questo risultato, occorre non solo realizzare un monitoraggio in tempo quasi reale delle efficacie reali dei vari vaccini, ma anche gestire in modo fortemente “attivo” la campagna vaccinale.
Riferimenti bibliografici
[1] Fontanet A., Cauchemez S., “COVID-19 herd immunity: where are we?”, Nature Reviews Immunology 20, pp.583-584, 9 Settembre 2020, https://www.nature.com/articles/s41577-020-00451-5
[2] Doshi P., “Peter Doshi: Pfizer and Moderna’s “95% effective” vaccines—let’s be cautious and first see the full data”, The British Medical Journal, 26 Novembre 2020, https://blogs.bmj.com/bmj/2020/11/26/peter-doshi-pfizer-and-modernas-95-effective-vaccines-lets-be-cautious-and-first-see-the-full-data/
[3] Smouth A., “No half measures and mind the gap: UK nod for AstraZeneca vaccine raises more questions”, Healthcare & Pharma, 30 Dicembre 2020, https://www.reuters.com/article/us-health-coronavirus-britain-vaccine-ap/no-half-measures-and-mind-the-gap-uk-nod-for-astrazeneca-vaccine-raises-more-questions-idUSKBN2941WR